Wielokolorowa grzybica versicolor jest grzybiczym zakażeniem warstwy korowej skóry. Najczęściej choroba ta występuje u osób w młodym wieku. U dzieci jest to stosunkowo rzadkie, co jest najczęściej związane z przewlekłymi chorobami, które obniżają odporność. Bez leczenia brązowe plamy mogą utrzymywać się na ludzkim ciele przez długi czas, co często prowadzi do kompleksów psychologicznych.
Trochę o strukturze skóry
Skóra jest unikalnym ludzkim organem złożonym z kilku warstw. Najwyższy jest naskórek. Skład komórkowy naskórka jest codziennie aktualizowany, martwe komórki znikają, zabierając ze sobą cząsteczki kurzu, mikroby i brud. Aktualizacja jest możliwa dzięki intensywnej reprodukcji komórek nabłonka podstawnego. Młode komórki stopniowo przesuwają się w górę, gdy młodsze komórki wypierają je z dołu.
Stopniowo gromadzą keratynę, tracą rdzeń i giną. Najwyższa warstwa składa się z płatków martwych komórek wypełnionych keratyną. Na powierzchni są słabo połączone i stopniowo znikają. Żywe komórki są tak ściśle połączone, że nawet cząsteczki wirusowe nie mogą przez nie przeniknąć.
Ponadto powierzchnia skóry jest dodatkowo chroniona przez błonę lipidową i wydzieliny gruczołów łojowych. Komórki odpornościowe wytwarzają górną warstwę białek ochronnych nabłonka. To oni wiążą patogenne mikroorganizmy, zapobiegając ich spożyciu. Tajemnica gruczołów potowych ma również działanie bakteriobójcze. Dzięki temu ludzka skóra jest niezawodnie chroniona przed wprowadzeniem czynników patogennych ze środowiska zewnętrznego.
Czynnik wielobarwnego porostu
Czynnikiem sprawczym tej patologii jest oportunistyczny grzyb - Malassezia furfur. Grzyb żyje na skórze 90% zdrowych ludzi. Odporność zapobiega kiełkowaniu zarodników, ale gdy zmniejsza się, pojawiają się formy wegetatywne grzyba, grzybni. Grzybnia - aktywnie propagująca komórki patogenu. Rośnie w głębszych warstwach skóry, powodując proces zapalny.
 Nabłonek w tym samym czasie zaczyna się bronić, komórki warstwy podstawowej mnożą się energicznie. W rezultacie odnowienie naskórka następuje kilka razy szybciej, tak że wraz z rogowymi łuskami grzyb jest również usuwany z ciała. Dlatego obszary dotknięte grzybem są bardzo łuszczące się, co dało drugą nazwę tej patologii - łupież pstry.
Nabłonek w tym samym czasie zaczyna się bronić, komórki warstwy podstawowej mnożą się energicznie. W rezultacie odnowienie naskórka następuje kilka razy szybciej, tak że wraz z rogowymi łuskami grzyb jest również usuwany z ciała. Dlatego obszary dotknięte grzybem są bardzo łuszczące się, co dało drugą nazwę tej patologii - łupież pstry.
Komórki ochronne słabo reagują na grzyby, ponieważ przyzwyczajają się do ich stałej obecności na skórze w postaci nieaktywnych zarodników. Odporność reaguje tylko na czynniki humoralne - białka krwi. W rezultacie prowadzi to do zapalenia podobnego do alergii. Często bez odpowiedniego leczenia patologia może trwać latami.
Patogenna forma choroby nie jest zaraźliwa, ale może być niebezpieczna dla osób o obniżonej odporności. Możliwa jest infekcja wielobarwnymi porostami:
- w bliskim kontakcie fizycznym;
- przy korzystaniu ze wspólnej pościeli;
- podczas korzystania z popularnych artykułów higieny osobistej.
Czynniki predysponujące
Zarodniki grzyba zamieszkują skórę prawie wszystkich zdrowych ludzi. Jednak aby grzyb mógł żyć, potrzebuje pewnych warunków. Do głównych czynników ryzyka, które mogą powodować utratę, należą:
- cukrzyca;
- ciąża;
- gruźlica;
- przedłużający się stres psycho-emocjonalny;
- wyczerpanie;
- infekcja wirusowa;
- obrzęk;
- HIV;
- nadmierne pocenie się;
- niedoczynność tarczycy;
- leczenie cytostatykami.
Podczas ciąży patologia ta występuje z powodu naturalnego spadku odporności pod wpływem czynników hormonalnych.
Najczęściej objawy pojawiają się w szóstym miesiącu, ponieważ do tego czasu immunosupresja staje się klinicznie istotna.
Jakie są objawy?
Główne objawy wielobarwnych porostów obejmują:
- żółte, różowe, jasnobrązowe plamy na skórze;
- słabe swędzenie;
- złuszczanie dotkniętych obszarów.
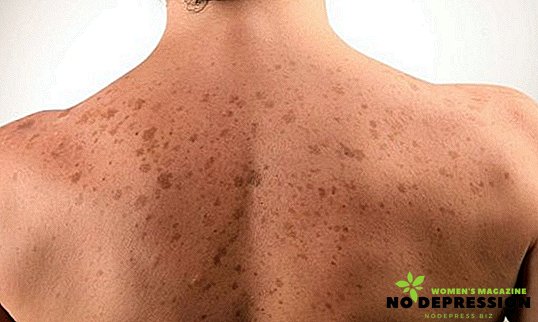
Początkowo plamy o różnych kolorach powstają wokół mieszków włosowych, stopniowo rosną do dużych rozmiarów. Elementy pozbawione mogą się łączyć, tworzyć kształt o nieregularnych konturach. Młode plamy mają różne kolory, dla których choroba ma swoją nazwę. Ale dojrzałe plamki mają zwykle ciemnobrązowy kolor.
Krawędzie plamek pokrywają się z powierzchnią skóry, nie różniąc się od zdrowej tkanki. Ich badanie dotykowe nie powoduje dyskomfortu, a po naciśnięciu plamy nie znikają. Powierzchnia jest pokryta małymi suchymi łuskami, łatwo je usunąć za pomocą specjalnych luster. Najczęstsze plamy są asymetryczne, zwykle występują na skórze klatki piersiowej, szyi i brzucha.
U dzieci i dojrzewania plamy rozprowadzają się na skórze, pokrywając plecy, klatkę piersiową i pachy, nogi.
Nie wszyscy rozumieją, jak niebezpieczna jest ta patologia. Przedłużony przebieg choroby może prowadzić do nadmiernej aktywności układu odpornościowego. Podobny mechanizm leży u podstaw rozwoju alergicznych objawów skórnych, atopowego zapalenia skóry.
Środki diagnostyczne
Diagnoza powinna poradzić sobie z dermatologiem. Słucha skarg pacjenta, zbiera historię, pobiera materiały do dalszych badań. Głównym objawem jest obecność wielokolorowych plam.
W wątpliwych przypadkach lekarze zalecają testy wyjaśniające:
- Test Balzera. Obszar skóry plamą pokrytą alkoholowym roztworem jodu. Grzyb prowadzi do zniszczenia warstwy rogowej skóry, dlatego obszary pozbawione są bardziej intensywnie malowane jodem niż zdrowy naskórek.
- Objaw Benye. Jeśli przytrzymasz powierzchnię plamki krawędzią specjalnego szkła, górne płatki warstwy rogowej złuszczą się w postaci małych wiórów.
- Napromieniowanie lampą drewnianą. Światło tej lampy prowadzi do pojawienia się fluorescencji w komórkach grzybów. W rezultacie grzyb daje żółtą lub ciemnobrązową poświatę w zaciemnionym pokoju.
Dodatkowo możesz przeprowadzić mikroskopię łusek skóry. Aby to zrobić, lekarz zdrapuje skórę w szkle szkiełkiem, zbiera płatki. Następnie są moczone w słabym roztworze alkaliów, badane pod mikroskopem. Grzybnia grzyba jest zdefiniowana jako grube, krótkie, zakrzywione włókna. Wraz z nimi można znaleźć zarodniki grzyba - są okrągłe, pokryte dwuwarstwową kapsułą, ułożone w kiście winogron.
Przed rozpoczęciem leczenia lekarz powinien przepisać szereg badań, które pomogą ustalić przyczynę:
 Całkowita morfologia krwi z leukoformulą. Pozwoli to ocenić ogólny stan organizmu, liczbę klas komórek odpornościowych, zidentyfikować niepowodzenie układu odpornościowego lub przewlekłą chorobę zapalną.
Całkowita morfologia krwi z leukoformulą. Pozwoli to ocenić ogólny stan organizmu, liczbę klas komórek odpornościowych, zidentyfikować niepowodzenie układu odpornościowego lub przewlekłą chorobę zapalną.- Oznaczanie glukozy we krwi i tolerancja na nią. Ta patologia u osób w podeszłym wieku często wskazuje na problemy metabolizmu węglowodanów. W przypadku niewielkiego wzrostu glukozy przeprowadza się test tolerancji glukozy. Aby to zrobić, pacjent określa poziom cukru na pusty żołądek, a następnie daje pić słodką wodę i ponownie przeprowadza badanie.
- Biochemiczna analiza krwi dostarczy szczegółowych informacji na temat pracy różnych systemów. Ponieważ versicolor versicolor może występować z różnymi przewlekłymi patologiami, można je wykryć, gdy zmieniają się biochemiczne parametry krwi.
- ELISA krwi dla przeciwciał HIV. Ta infekcja jest szkodliwa dla komórek układu odpornościowego, które mogą powodować niedobór odporności, zmniejszać aktywność czynników ochronnych.
Jak wygląda leczenie?
Leczenie tej patologii przeprowadza się w warunkach ambulatoryjnych, pacjent nie potrzebuje arkusza dotyczącego niepełnosprawności. Jeśli, zgodnie z wynikami analizy, ustalono podwyższony poziom cukru we krwi dla pacjenta, zalecana jest dieta, która obejmuje ograniczenie spożycia prostych węglowodanów. Musisz także wykluczyć ze swojej diety słodycze, biały chleb, ziemniaki, biały ryż.
Leki:
- Podstawą leczenia tej choroby są leki keratolityczne. Z ich pomocą połączenie między rogowymi skalami jest zerwane. Dzięki temu przyspiesza się odnawianie naskórka, patogen jest wydalany ze skóry.
- Leki przeciwgrzybicze. Naruszają cykl życiowy grzyba, zapobiegają jego rozmnażaniu i dalej się rozprzestrzeniają.
- W ograniczonej formie patologii lekarz może przepisać miejscowe leki przeciwgrzybicze: flukonazol, klotrimazol, mikonazol, bifonazol. Maść lub spray jest nakładany na zmodyfikowany obszar i przylegającą zdrową tkankę kilka razy w tygodniu przez 7 dni. Zazwyczaj taki przebieg leczenia jest wystarczający, aby wyeliminować objawy.
Wśród minusów terapii lekowej można określić raczej wysoką toksyczność leków przeciwgrzybiczych.
Alternatywny schemat leczenia łączy leczenie skóry z keratolitykami - naturalnymi lekami przeciwgrzybiczymi. Maksymalną wydajność wskazuje 2% kwas salicylowy, który nakłada się wacikiem, a następnie zaatakowane obszary poddaje się działaniu jodu. Dobry efekt terapeutyczny pokazuje rozmówca z kwasem salicylowym, rezorcyną i alkoholem. Można go łatwo przygotować w aptekach stanowych. Warto jednak pamiętać, że to narzędzie ma mały okres przydatności do spożycia, więc do leczenia trzeba zamówić świeżą partię.

Możesz również skorzystać z leczenia zgodnie z metodą Demyanovicha. Jest to zabieg na skórę z następującymi preparatami:
- 20% roztwór benzoesanu benzylu;
- 20% maść siarkowo-salicylowa;
- 60% roztwór podsiarczanu sodu.
Następnie stosuje się 6% roztwór kwasu solnego na dotknięte obszary, co ma działanie przeciwgrzybicze.
Ogólnoustrojowe leczenie opryszczki można przepisać w przypadku rozległych zmian skórnych lub w przypadku nawrotu choroby. Najczęściej przepisywanymi tabletkami są itrakonazol - przyjmowane są w dawce 100 mg 2 razy dziennie po posiłkach przez 2 tygodnie. Narzędzie to ma negatywny wpływ na stan wątroby, ponieważ regularnie warto sprawdzać pracę ciała za pomocą specjalnych środków diagnostycznych.
Tradycyjne metody leczenia
Dodatkowo możesz użyć sprawdzonych preparatów ludowych:
- Kwas borowy. Wziąć 20 ml kwasu borowego, wymieszać z 200 ml wrzącej wody. Po ostygnięciu mieszanki, leczyć skórę kilka razy dziennie.
- Glistnik bulionowy. Weź jedną łyżkę rozdrobnionej łodygi rośliny, dodaj szklankę wrzącej wody. Pozostaw lekarstwo na 20 minut. Ochłodzoną masę nanosi się na zmienioną chorobowo skórę dwa razy dziennie.
- Mieszanka serii i eukaliptusa. Weź dwie łyżki stołowe mieszaniny, zalej wrzącą wodą, pozostaw do zaparzenia na pół godziny w łaźni wodnej. To rozwiązanie jest używane przed snem.
Przypomnij sobie, że wszelkie metody leczenia muszą być skoordynowane ze specjalistą prowadzącym.
Środki zapobiegawcze
Aby uniknąć nawrotu, zaleca się stosowanie szamponów przeciwgrzybiczych, takich jak Nizoral, Ketokonazol. Fundusze są wykorzystywane przez 3 dni z rzędu przez miesiąc. Ludzie, którzy mieli wielobarwne porosty, muszą nosić ubrania wykonane z naturalnej tkaniny - takie rzeczy pozwalają na odparowywanie potu, nie powodują efektu cieplarnianego, co jest korzystnym czynnikiem dla rozwoju grzyba.
Aby to uzyskać, rozcieńczyć jedną łyżkę sody w jednym litrze gorącej wody, dodać trochę mydła do prania. W tym roztworze moczyć rzeczy na jedną do dwóch godzin, a następnie myć je w zwykły sposób. Po praniu pranie należy prasować po obu stronach za pomocą pary, co zapobiegnie ponownemu zakażeniu patogenną postacią grzyba.
Również w profilaktyce po terapii konieczne jest codzienne czyszczenie na mokro za pomocą środków dezynfekujących.
Niektóre zalecenia specjalistów zapobiegające zakażeniu grzybem:
- Unikaj brudnych plaż.
- Odwiedzając łaźnie publiczne, sauny, baseny, nie zapomnij dokładnie umyć skóry myjką i mydłem podczas kąpieli pod prysznicem.
- Po kąpieli pozwól skórze się odprężyć i dopiero wtedy opalaj się na słońcu.
- Nie pozwól, aby ktokolwiek używał twoich artykułów higieny osobistej, nie używaj innych osób.
- Po uprawianiu sportów należy wziąć higieniczny prysznic lub wannę.
Dobrą metodą zapobiegania jest wzmocnienie odporności. Zacznij twardnieć, kąpiele z solą morską, okresowo przetwarzaj skórę roztworem alkoholu salicylowego.


 Całkowita morfologia krwi z leukoformulą. Pozwoli to ocenić ogólny stan organizmu, liczbę klas komórek odpornościowych, zidentyfikować niepowodzenie układu odpornościowego lub przewlekłą chorobę zapalną.
Całkowita morfologia krwi z leukoformulą. Pozwoli to ocenić ogólny stan organizmu, liczbę klas komórek odpornościowych, zidentyfikować niepowodzenie układu odpornościowego lub przewlekłą chorobę zapalną.